![Kanker Payudara [PART 1/2] - [Farmakoterapi]](https://i.ytimg.com/vi/XlESGYLyckw/hqdefault.jpg)
Isi
- Kanker Payudara Herediter
- Mutasi Gen Non-BRCA
- Kanker Payudara dan Pengujian Genetik
- Dukungan untuk Kanker Payudara Herediter
Selain mutasi gen BRCA1 dan BRCA2, beberapa di antaranya termasuk mutasi pada ATM, PALB2, PTEN, CDH1, CHEK2, TP53, STK11, PMS2, dan lainnya. Mari kita lihat betapa pentingnya mutasi non-BRCA1 / BRCA2 ini pada kanker payudara familial, dan beberapa karakteristik yang lebih umum ditemukan.
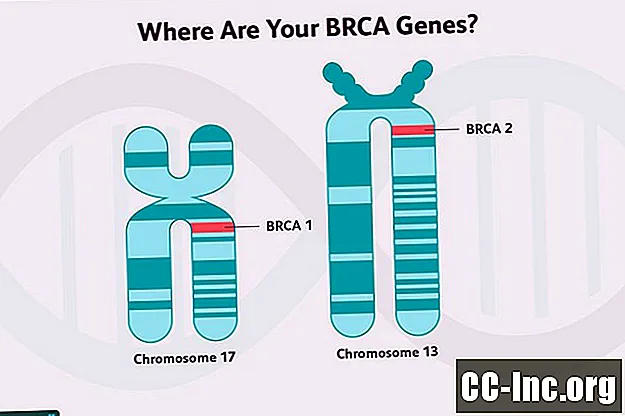
Kanker Payudara Herediter
Saat ini diperkirakan bahwa 5 persen hingga 10 persen kanker payudara adalah genetik atau familial (meskipun jumlah ini dapat berubah saat kita mempelajari lebih lanjut), tetapi tidak semua kanker ini disebabkan oleh mutasi BRCA.
Paling banyak, 29 persen (dan kemungkinan jauh lebih sedikit) kanker payudara herediter dites positif untuk mutasi gen BRCA1 atau BRCA2, dan banyak orang mengejar pengujian untuk perubahan genetik lain yang diketahui.
Karena ilmu di balik kanker herediter sangat memprovokasi kecemasan, belum lagi membingungkan dan tidak lengkap, akan sangat membantu untuk memulai dengan berbicara tentang biologi mutasi gen, dan bagaimana perubahan dalam DNA ini berperan dalam perkembangan kanker.
Mutasi Gen yang Diwariskan vs. Diperoleh
Saat berbicara tentang mutasi, penting untuk membedakan antara mutasi gen yang diturunkan dan didapat.
Mutasi gen yang didapat atau somatik telah mendapat banyak perhatian dalam beberapa tahun terakhir, karena mutasi ini menyebabkan perubahan yang mendorong pertumbuhan kanker. Terapi bertarget, obat-obatan yang menargetkan jalur spesifik yang terkait dengan perubahan ini, telah secara signifikan meningkatkan pengobatan beberapa kanker seperti kanker paru-paru.
Namun, mutasi yang didapat tidak terjadi sejak lahir, melainkan terbentuk kapan saja setelah lahir dalam proses sel menjadi sel kanker. Mutasi ini hanya mempengaruhi beberapa sel di dalam tubuh. Mereka tidak diwarisi dari orang tua, melainkan "diperoleh" karena DNA dalam sel terkena kerusakan dari lingkungan atau sebagai akibat dari proses metabolisme normal tubuh.
Mutasi yang diwariskan, atau mutasi garis kuman, sebaliknya, adalah perubahan genetik yang dimiliki sejak lahir, dan diturunkan dari salah satu atau kedua orang tua. Mutasi ini mempengaruhi semua sel tubuh. Mutasi yang diwariskan inilah (dan perubahan genetik lainnya) yang dapat meningkatkan kemungkinan seseorang akan mengembangkan kanker, dan menjelaskan apa yang dikenal sebagai kanker payudara keturunan atau keluarga.
Mutasi Gen Herediter (Germline) vs. Acquired (Somatic)Bagaimana Mutasi Gen Turunan Meningkatkan Risiko Kanker?
Banyak orang bertanya-tanya bagaimana sebenarnya gen abnormal atau kombinasi gen dapat menyebabkan kanker payudara, dan pembahasan singkat tentang biologi sangat membantu dalam memahami banyak pertanyaan, seperti mengapa tidak semua orang yang memiliki mutasi ini mengembangkan kanker.
DNA kita adalah cetak biru atau kode yang digunakan untuk memproduksi protein. Ketika peta atau kode salah (seperti "huruf" pada gen tertentu), ini memberikan arah yang salah untuk mensintesis protein. Protein abnormal kemudian tidak dapat melakukan tugasnya yang biasa. Tidak semua mutasi gen meningkatkan risiko kanker, dan pada kenyataannya, sebagian besar tidak. Mutasi pada gen yang bertanggung jawab atas pertumbuhan dan pembelahan sel, atau "mutasi pendorong" adalah yang mendorong pertumbuhan kanker. Ada dua jenis gen utama yang, ketika bermutasi, dapat menyebabkan pertumbuhan tak terkendali yang disebut kanker: gen onkogen dan penekan tumor.
Beberapa gen yang terkait dengan risiko kanker payudara yang lebih tinggi adalah gen penekan tumor. Gen ini mengkode protein yang berfungsi untuk memperbaiki kerusakan DNA dalam sel (kerusakan akibat racun di lingkungan atau proses metabolisme normal dalam sel), berfungsi untuk menghilangkan sel yang tidak dapat diperbaiki, atau mengatur pertumbuhan dengan cara lain. Gen BRCA1 dan BRCA2 adalah gen penekan tumor.
Banyak dari gen ini resesif autosom, artinya setiap orang mewarisi satu salinan gen dari setiap orang tua, dan kedua salinan tersebut harus bermutasi untuk meningkatkan risiko kanker. Secara sederhana, ini berarti bahwa kombinasi faktor genetik dan lingkungan (mutasi yang didapat pada gen lain) perlu bertindak bersama untuk menghasilkan perkembangan kanker. Selain itu, biasanya beberapa mutasi harus terjadi agar sel menjadi sel kanker.
Apa Artinya Memiliki Predisposisi Genetik untuk KankerPenetrasi Gen
Tidak semua mutasi gen atau perubahan genetik meningkatkan risiko kanker payudara pada tingkat yang sama, dan ini merupakan konsep penting bagi siapa pun yang mempertimbangkan pengujian genetik, terutama karena banyak orang telah mendengar tentang risiko yang sangat tinggi yang ditimbulkan oleh mutasi BRCA. Penetrasi gen didefinisikan sebagai proporsi orang yang mengalami mutasi yang akan mengalami kondisi tersebut (dalam hal ini, mengembangkan kanker payudara).
Untuk beberapa mutasi, risiko terkena kanker payudara sangat tinggi. Bagi yang lain, risikonya dapat meningkat hanya dengan faktor 1,5. Ini penting untuk dipahami ketika berbicara tentang kemungkinan opsi pencegahan.
Epigenetik
Konsep penting lainnya yang penting dalam memahami genetika dan kanker, meskipun terlalu rumit untuk dieksplorasi secara mendetail di sini, adalah epigenetik. Kami telah mempelajari bahwa perubahan dalam DNA yang tidak melibatkan perubahan pasangan basa (nukleotida) atau "huruf" yang mengkode protein, mungkin sama pentingnya dalam perkembangan kanker. Dengan kata lain, alih-alih perubahan struktural pada tulang punggung DNA, mungkin ada perubahan molekuler yang mengubah cara pesan dibaca atau diekspresikan.
Mutasi Gen Non-BRCA
Mutasi gen BRCA adalah kelainan genetik paling terkenal yang terkait dengan kanker payudara, tetapi jelas bahwa ada wanita yang cenderung terkena kanker payudara berdasarkan riwayat keluarga mereka, yang hasil tesnya negatif.
Sebuah studi tahun 2017 menemukan bahwa mutasi BRCA hanya menyumbang 9 persen hingga 29 persen dari kanker payudara herediter. Bahkan ketika pengujian dilakukan untuk 20 hingga 40 mutasi lain yang diketahui, hanya 4 persen hingga 11 persen wanita yang dinyatakan positif. Dengan kata lain, 64 persen hingga 86 persen wanita yang diduga menderita kanker payudara keturunan dites negatif untuk mutasi BRCA dan 20 hingga 40 lainnya.
Kanker Payudara Keluarga Non-BRCA1 / BRCA2
Pengetahuan kita tentang mutasi gen yang meningkatkan risiko kanker payudara masih belum lengkap, tetapi sekarang kita tahu bahwa setidaknya ada 72 mutasi gen yang terkait dengan kanker payudara keturunan. Mutasi ini (dan lainnya yang belum ditemukan) dianggap bertanggung jawab atas 70 hingga 90 persen kanker payudara herediter yang dites negatif untuk mutasi gen BRCA. Akronim BRCAX telah diciptakan untuk menggambarkan mutasi lain ini, singkatan dari non- BRCA1 BRCA2- terkait kanker payudara keluarga.
72 Mutasi Genetik Terkait dengan Kanker Payudara HerediterKelainan genetik di bawah ini berbeda dalam frekuensi, jumlah risiko yang terkait, jenis kanker payudara yang terkait dengannya, dan kanker lain yang terkait dengan mutasi.
Sebagian besar kanker payudara ini memiliki karakteristik yang serupa (seperti jenis kanker, status reseptor estrogen, dan status HER2) dengan kanker payudara non-herediter atau sporadis, tetapi ada pengecualian. Misalnya, beberapa mutasi lebih kuat dikaitkan dengan kanker payudara triple negatif, termasuk mutasi pada BARD1, BRCA1, BRCA2, PALB2, danRAD51D.
Variabilitas Dalam Mutasi
Tidak semua orang yang mengalami mutasi gen berikut sama. Secara umum, ada ratusan cara gen ini bermutasi. Dalam beberapa kasus, gen akan menghasilkan protein yang menekan pertumbuhan tumor, tetapi protein tersebut tidak akan berfungsi sebaik protein normal. Dengan mutasi lain, protein mungkin tidak diproduksi sama sekali.
BRCA (Tinjauan Singkat untuk Perbandingan)
Mutasi gen BRCA 1 dan mutasi gen BRCA2 keduanya terkait dengan peningkatan risiko kanker payudara, serta beberapa jenis kanker lainnya, meskipun keduanya agak berbeda dalam risiko tersebut.
Rata-rata, 72 persen wanita yang memiliki mutasi BRCA1 dan 69 persen yang memiliki gen BRCA2 yang bermutasi akan mengembangkan kanker payudara pada usia 80 tahun.
Selain itu, kanker payudara yang terkait dengan mutasi ini bisa berbeda. Kanker payudara pada wanita yang memiliki mutasi BRCA1 lebih cenderung menjadi triple negatif. Sekitar 75 persen adalah reseptor estrogen negatif, dan mereka juga cenderung tidak positif HER2. Mereka juga lebih cenderung memiliki tingkat tumor yang lebih tinggi. Sebaliknya, kanker payudara pada wanita dengan mutasi BRCA2 serupa dengan kanker pada wanita yang bukan pembawa mutasi gen BRCA.
Gen ATM (ATM Serine / Treonine Kinase)
Kode gen ATM untuk protein yang membantu mengontrol laju pertumbuhan sel. Mereka juga membantu dalam perbaikan sel yang rusak (sel yang mengalami kerusakan DNA dari racun) dengan mengaktifkan enzim yang memperbaiki kerusakan ini.
Mereka yang memiliki dua salinan dari gen yang bermutasi memiliki sindrom resesif autosom yang tidak umum yang dikenal sebagai ataksia-telangiektasia. Dengan ataksia-telangiektasia, protein yang rusak tidak hanya meningkatkan risiko kanker, tetapi juga mengakibatkan beberapa sel di otak mati terlalu cepat, mengakibatkan gangguan neurodegeneratif yang progresif.
Orang yang hanya memiliki satu salinan gen yang bermutasi (kira-kira 1 persen dari populasi) memiliki risiko seumur hidup 20 persen hingga 60 persen terkena kanker payudara.
Orang yang mengalami mutasi ini dianggap cenderung terkena kanker payudara pada usia dini, serta mengembangkan kanker payudara bilateral.
Skrining kanker payudara dengan MRI payudara disarankan dimulai pada usia 40, dan wanita mungkin ingin mempertimbangkan mastektomi preventif. Orang dengan satu gen ATM yang bermutasi tampaknya juga cenderung terkena kanker tiroid dan pankreas dan lebih sensitif terhadap radiasi.
PALB2
Mutasi pada gen PALB2 juga merupakan penyebab penting dari kanker payudara keturunan. Gen PALB2 mengkode protein yang bekerja bersama dengan protein BRCA2 untuk memperbaiki DNA yang rusak dalam sel. Secara keseluruhan, risiko seumur hidup kanker payudara dengan mutasi PALB2 setinggi 58 persen meskipun ini dapat bervariasi menurut usia. Risikonya 8 kali hingga 9 kali rata-rata untuk wanita di bawah usia 40 tahun, tetapi sekitar 5 kali lipat rata-rata untuk wanita di atas usia 60 tahun.
Di antara mereka yang membawa satu salinan gen tersebut, 14 persen akan mengembangkan kanker payudara pada usia 50 dan 35 persen pada usia 70 (lebih sedikit dibandingkan dengan mutasi BRCA).
Orang yang mengalami mutasi PALB2 dan mengembangkan kanker payudara mungkin memiliki risiko lebih tinggi untuk meninggal akibat penyakit tersebut.
Orang yang mewarisi 2 salinan gen PALB2 yang bermutasi memiliki jenis anemia Fanconi yang ditandai dengan jumlah sel darah merah, sel darah putih, dan trombosit yang sangat rendah.
CHEK2
Kode gen CHEK2 untuk protein yang diaktifkan ketika terjadi kerusakan pada DNA. Ini juga mengaktifkan gen lain yang terlibat dalam perbaikan sel.
Risiko seumur hidup untuk pembawa mutasi pemotongan CHEK2 adalah 20 persen untuk wanita tanpa kerabat yang terkena dampak, 28 persen untuk wanita dengan satu kerabat tingkat dua yang terpengaruh, 34 persen untuk wanita dengan satu kerabat tingkat pertama yang terpengaruh, dan 44 persen untuk seorang wanita dengan kerabat tingkat pertama dan kedua yang terpengaruh.
Untuk pria dan wanita, gen tersebut juga meningkatkan risiko kanker usus besar dan limfoma non-Hodgkin.
CDH1
Mutasi pada CDH1 menyebabkan kondisi yang dikenal sebagai sindrom kanker lambung herediter.
Orang yang mewarisi gen ini memiliki risiko seumur hidup hingga 80 persen untuk mengembangkan kanker perut, dan hingga 52 persen untuk mengembangkan kanker payudara lobular.
Kode gen untuk protein (epithelial cadherin) yang membantu sel menempel satu sama lain (salah satu perbedaan antara sel kanker dan sel normal adalah bahwa sel kanker kekurangan bahan kimia adhesi yang membuatnya menempel). Kanker pada orang yang mewarisi mutasi ini lebih cenderung bermetastasis.
PTEN
Mutasi pada gen PTEN adalah salah satu mutasi gen penekan tumor yang lebih umum. Kode gen untuk protein yang mengatur pertumbuhan sel, dan juga membantu sel tetap bersatu.
Mutasi pada gen tampaknya meningkatkan risiko sel kanker terlepas dari tumor dan bermetastasis. PTEN dikaitkan dengan sindrom yang disebut sindrom tumor PTEN hamartoma serta sindrom Cowden.
Wanita yang membawa mutasi PTEN memiliki risiko seumur hidup terkena kanker payudara hingga 85 persen, dan juga memiliki peningkatan risiko perubahan payudara jinak seperti penyakit fibrokistik, adenosis, dan papillomatosis intraduktal.
Mutasi ini juga dikaitkan dengan peningkatan risiko kanker rahim (dan fibroid rahim jinak), kanker tiroid, kanker usus besar, melanoma, dan kanker prostat.
Gejala yang tidak berhubungan dengan kanker termasuk ukuran kepala yang besar (macrocephaly) dan kecenderungan untuk membentuk tumor jinak yang dikenal sebagai hamartomas.
STK11
Mutasi pada STK11 dikaitkan dengan kondisi genetik yang dikenal sebagai sindrom Peutz-Jegher. STK11 adalah gen penekan tumor yang terlibat dalam pertumbuhan sel.
Selain peningkatan risiko kanker payudara (dengan risiko seumur hidup hingga 50 persen), sindrom ini membawa peningkatan risiko banyak kanker, beberapa di antaranya termasuk kanker usus besar, kanker pankreas, kanker perut, kanker ovarium, kanker paru-paru, kanker rahim, dan banyak lagi.
Kondisi non-kanker yang terkait dengan mutasi termasuk polip non-kanker di saluran pencernaan dan sistem kemih, bintik-bintik di wajah dan bagian dalam mulut, dan banyak lagi. Skrining kanker payudara sering direkomendasikan untuk wanita yang dimulai pada usia 20-an, dan seringkali dengan MRI dengan atau tanpa mammogram.
TP53
Kode gen TP53 untuk protein yang menghentikan pertumbuhan sel abnormal.
Mutasi ini sangat umum terjadi pada kanker, dengan diperoleh mutasi pada gen p53 ditemukan pada sekitar 50 persen kanker.
Mutasi herediter lebih jarang terjadi dan terkait dengan kondisi yang dikenal sebagai sindrom Li-Fraumeni, atau sindrom mirip Li-Fraumeni (yang memiliki risiko kanker lebih rendah). Mayoritas orang yang mewarisi mutasi mengembangkan kanker pada usia 60 tahun, dan selain kanker payudara, rentan terhadap kanker tulang, kanker adrenal, kanker pankreas, kanker usus besar, kanker hati, tumor otak, leukemia, dan banyak lagi. Tidak jarang orang dengan mutasi mengembangkan lebih dari satu kanker primer.
Mutasi yang diwariskan pada gen p53 diperkirakan menyebabkan sekitar 1 persen kasus kanker payudara keturunan. Kanker payudara yang terkait dengan mutasi seringkali positif HER2 dan memiliki tingkat tumor yang tinggi.
Sindrom Lynch
Sindrom Lynch atau kanker kolorektal non-poliposis herediter dikaitkan dengan mutasi pada beberapa gen yang berbeda termasuk PMS2, MLH1, MSH2, MSH6, dan EPCAM.
PMS2, khususnya, telah dikaitkan dengan dua kali lipat risiko kanker payudara. Gen tersebut berfungsi sebagai gen penekan tumor, mengkode protein yang memperbaiki DNA yang rusak.
Selain kanker payudara, mutasi ini juga berisiko tinggi untuk kanker usus besar, ovarium, rahim, lambung, hati, kandung empedu, usus kecil, ginjal, dan otak.
Mutasi Lainnya
Ada beberapa mutasi gen lain yang terkait dengan peningkatan risiko kanker payudara, dan diharapkan lebih banyak lagi yang akan ditemukan dalam waktu dekat. Beberapa di antaranya adalah:
- BRIP1
- BARD1
- MRE11A
- NBN
- RAD50
- RAD51C
- SEC23B
- BLM
- MUTYH
Kanker Payudara dan Pengujian Genetik
Saat ini, pengujian tersedia untuk mutasi gen BRCA, serta mutasi ATM, CDH1, CHEK2, MRE11A, MSH6, NBN, PALB2, PMS2, PTEN, RAD50, RAD51C, SEC23B, dan TP53, dengan area ini diharapkan akan meluas secara dramatis dalam waktu dekat.
Namun, tersedianya tes ini menimbulkan banyak pertanyaan. Misalnya, siapa yang mungkin menderita kanker payudara keturunan dan siapa yang harus dites? Apa yang harus Anda lakukan jika Anda dites positif untuk salah satu gen ini?
Idealnya, pengujian apa pun harus dilakukan hanya dengan bimbingan dan bantuan konselor genetik. Ada dua alasan untuk ini.
Pertama, mengetahui bahwa Anda membawa mutasi yang dapat meningkatkan risiko adalah hal yang menghancurkan, dan bimbingan dari seseorang yang sadar akan penatalaksanaan dan pemeriksaan yang direkomendasikan sangat berharga.
Seperti disebutkan sebelumnya, beberapa mutasi memberi risiko tinggi dan yang lain berisiko jauh lebih rendah. Beberapa mutasi mungkin lebih mengkhawatirkan di awal kehidupan (katakanlah, di usia 20-an), sedangkan yang lain mungkin tidak memerlukan skrining awal. Seorang konselor genetik dapat membantu Anda mempelajari tentang apa yang saat ini direkomendasikan berkenaan dengan skrining mutasi khusus Anda sambil mempertimbangkan faktor risiko lain yang mungkin Anda miliki.
Alasan lain mengapa konseling genetik begitu penting adalah karena Anda mungkin memiliki risiko signifikan terkena kanker payudara meskipun hasil tes Anda negatif. Masih banyak yang harus dipelajari, dan seorang konselor genetik dapat membantu Anda melihat riwayat keluarga Anda untuk melihat apakah Anda mungkin membawa risiko tinggi meskipun tes negatif, dan merencanakan skrining yang sesuai.
Pengujian Genetik untuk Kanker PayudaraDukungan untuk Kanker Payudara Herediter
Sebagaimana orang yang telah didiagnosis dengan kanker payudara membutuhkan dukungan, mereka yang membawa gen yang meningkatkan risiko juga membutuhkan dukungan. Untungnya, ada organisasi yang fokus secara khusus untuk mendukung orang-orang dalam situasi ini.
Satu organisasi, FORCE, yang merupakan singkatan dari Facing Our Risk of Cancer Empowered, menawarkan saluran bantuan, papan pesan, dan informasi bagi mereka yang menghadapi kanker keturunan.
Organisasi lain dan komunitas pendukung tersedia untuk membantu orang-orang mengatasi keputusan yang terkait dengan diagnosis kanker payudara herediter.
Istilah "previvor" diciptakan oleh FORCE untuk menggambarkan orang-orang yang selamat dari kecenderungan kanker payudara. Jika ini adalah situasi yang Anda hadapi, Anda tidak sendirian, dan dengan menggunakan hashtag #previvor, Anda dapat menemukan banyak lainnya di Twitter dan outlet media sosial lainnya.
Sebuah Kata Dari Sangat Baik
Mungkin sangat melelahkan untuk mempelajari banyak mutasi gen berbeda yang meningkatkan risiko kanker payudara di luar mutasi BRCA, tetapi mutasi "lain" ini sangat penting karena mengetahui bahwa mutasi BRCA merupakan minoritas relatif dari kanker payudara familial. Pada saat yang sama, ilmu yang mengamati kanker payudara keturunan masih dalam tahap awal dan masih banyak yang harus dipelajari. Jika Anda khawatir Anda mungkin mengalami mutasi atau telah mengetahui bahwa Anda melakukannya, sebaiknya pelajari sebanyak mungkin. Organisasi kanker keturunan seperti FORCE tidak hanya dapat memberi Anda informasi lebih lanjut tetapi dapat membantu Anda terhubung dengan orang lain yang menghadapi perjalanan dengan pertanyaan dan masalah serupa.