
Isi
Epilepsi adalah kelainan yang ditandai dengan komunikasi yang tidak terkontrol dan tidak teratur antar sel saraf di otak. Pada sekitar setengah dari orang yang didiagnosis dengan epilepsi, penyebabnya tidak diketahui.Untuk separuh lainnya, penyebabnya dapat dikaitkan dengan satu atau lebih faktor spesifik seperti genetika, cedera atau kerusakan otak, perubahan struktural di otak, kondisi dan penyakit tertentu, dan gangguan perkembangan.
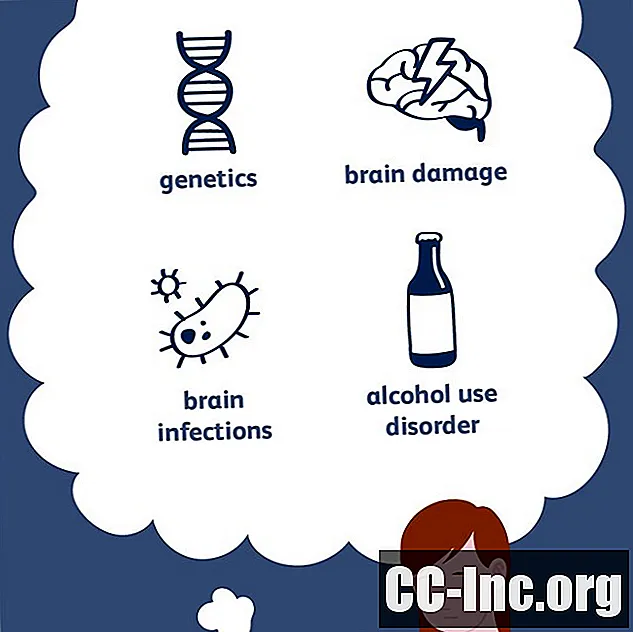
Penyebab Umum
Epilepsi adalah kelainan kompleks dengan berbagai penyebab. Apa pun yang mengganggu pola kelistrikan normal otak dapat menyebabkan kejang. Sekitar setengah dari kasus epilepsi dapat dikaitkan dengan faktor-faktor tertentu, termasuk:
- Genetika
- Kerusakan otak
- Infeksi otak
- Gangguan perkembangan
- Perubahan struktural di otak
- Alkohol
Genetika
Kebanyakan epilepsi genetik dimulai pada masa kanak-kanak dan disebabkan oleh cacat genetik pada saluran ion atau reseptor.
Penting untuk diperhatikan bahwa bagi kebanyakan orang dengan bentuk genetik epilepsi, gen bukanlah satu-satunya penyebab. (Genetika dibahas lebih detail di bawah.)
Kerusakan otak
Kondisi yang menyebabkan kerusakan pada otak Anda dapat menyebabkan epilepsi. Ini termasuk:
- Stroke
- Tumor
- Cedera kepala traumatis
- Kerusakan otak yang terjadi sebelum lahir (seperti kekurangan oksigen atau infeksi ibu)
Stroke adalah penyebab utama epilepsi pada orang dewasa yang didiagnosis setelah usia 65 tahun.
Gambaran Umum tentang StrokeInfeksi Otak
Beberapa kasus epilepsi disebabkan oleh infeksi yang memengaruhi dan meradang otak Anda, seperti:
- Meningitis
- Ensefalitis virus
- Tuberkulosis
- Acquired immunodeficiency syndrome (AIDS)
Gangguan Perkembangan
Epilepsi tampaknya lebih sering terjadi pada orang dengan gangguan perkembangan tertentu, termasuk:
- Autisme
- Sindrom Down
- Cerebral palsy
- Cacat intelektual
Perubahan Struktural di Otak
Perbedaan tertentu dalam struktur otak Anda dapat menyebabkan kejang, termasuk:
- Sklerosis hipokampus (hipokampus yang menyusut, bagian dari otak Anda yang berperan besar dalam pembelajaran, ingatan, dan emosi)
- Displasia kortikal fokal (kelainan perkembangan otak di mana neuron gagal bermigrasi ke lokasi yang sesuai)
Alkohol
Beberapa penelitian telah menunjukkan bahwa penyalahgunaan alkohol kronis dapat dikaitkan dengan perkembangan epilepsi pada beberapa orang. Penelitian ini menunjukkan bahwa kejang putus alkohol yang berulang dapat membuat otak lebih bersemangat dari waktu ke waktu. Selain itu, populasi ini juga memiliki angka kejadian cedera otak traumatis yang lebih tinggi yang juga bisa menyebabkan epilepsi.
Genetika
Jika epilepsi terjadi dalam keluarga Anda, kemungkinan besar disebabkan oleh komponen genetik. Beberapa epilepsi dengan penyebab yang tidak diketahui mungkin juga memiliki komponen genetik yang belum dipahami.
Meskipun beberapa gen tertentu terkait dengan jenis epilepsi tertentu, dalam banyak kasus, gen tidak selalu demikian sebab epilepsi-mereka mungkin membuatnya lebih mungkin terjadi dalam keadaan yang tepat.
Jika Anda mengalami cedera kepala traumatis dan memiliki riwayat keluarga epilepsi, misalnya, kemungkinan besar Anda akan mengalaminya. Gen hanyalah bagian dari teka-teki yang rumit bagi kebanyakan orang.
Beberapa dari sindrom dan tipe epilepsi spesifik diketahui memiliki komponen genetik.
Epilepsi Neonatal Familial
Kejang biasanya dimulai antara empat dan tujuh hari setelah bayi lahir dan paling berhenti sekitar enam minggu setelah lahir, meskipun mungkin tidak berhenti sampai usia 4 bulan. Beberapa bayi mungkin akan mengalami kejang di kemudian hari.
Mutasi pada gen KCNQ2 paling sering menjadi penyebabnya, meskipun mutasi pada gen KCNQ3 juga bisa menjadi faktor penyebabnya.
Epilepsi Genetik Dengan Kejang Demam Plus (GEFS +)
GEFS + adalah spektrum gangguan kejang. Kejang biasanya dimulai antara usia 6 bulan dan 6 tahun saat anak mengalami demam, yang disebut kejang demam.
Beberapa anak juga mengalami kejang tanpa demam, biasanya kejang umum seperti absen, tonik-klonik, mioklonik, atau atonik. Kejang biasanya berhenti selama masa remaja awal.
SCN1A, SCN1B, GABRG2, dan PCDH19 adalah beberapa gen yang telah ditautkan ke GEFS +.
Sindrom Dravet
Sindrom ini dianggap berada di sisi yang parah dari spektrum GEFS +. Kejang biasanya dimulai sekitar usia 6 bulan. Banyak anak dengan sindrom ini mengalami kejang pertama kali saat demam.
Kejang mioklonik, tonik-klonik, dan absen atipikal juga terjadi, yang sulit dikendalikan dan mungkin bertambah buruk seiring bertambahnya usia anak. Cacat intelektual adalah hal biasa.
Lebih dari 80 persen orang dengan sindrom Dravet mengalami mutasi pada gen saluran natrium SCN1A.
Sindrom Ohtahara
Pada sindrom langka ini, kejang tonik biasanya mulai dalam bulan pertama setelah lahir, meskipun hal ini dapat terjadi hingga tiga bulan kemudian.
Satu dari tiga bayi juga dapat mengalami kejang fokal, atonik, mioklonik, atau tonik-klonik. Meskipun jarang, epilepsi jenis ini bisa berakibat fatal sebelum usia 2 tahun. Beberapa anak kemudian dapat mengembangkan sindrom West atau sindrom Lennox-Gastaut.
Sejumlah gen telah dikaitkan dengan sindrom Ohtahara, termasuk STXBP1, SLC25A22, CDKL5, ARX, SPTAN1, PCDH19, KCNQ2, dan SCN2A.
Epilepsi Mioklonik Remaja
Salah satu epilepsi umum yang paling umum dengan komponen genetik, epilepsi mioklonik remaja terdiri dari kejang tonik-klonik, absen, dan mioklonik yang dimulai pada masa kanak-kanak atau remaja, biasanya antara usia 12 hingga 18 tahun. Kejang cenderung baik-baik saja -Kontrol dengan obat-obatan dan tampaknya membaik ketika Anda mencapai usia 40-an.
Gen yang terkait dengan sindrom ini adalah CACNB4, GABRA1, GABRD, dan EFHC1, meskipun polanya cenderung kompleks.
Epilepsi lobus depan nokturnal dominan autosomal
Kejang biasanya dimulai sekitar usia 9 tahun dan sebagian besar dimulai pada usia 20 tahun. Kejang terjadi secara singkat, beberapa kali selama tidur, dan berkisar dari sekadar membangunkan Anda hingga menyebabkan teriakan, pengembaraan, pemelintiran, tangisan, atau respons fokal lainnya.
Meskipun sindrom ini berlangsung seumur hidup, kejang tidak akan menjadi lebih buruk dan mungkin menjadi lebih jarang dan lebih ringan seiring bertambahnya usia. Mereka juga biasanya terkontrol dengan baik dengan obat-obatan. Epilepsi ini tidak terlalu umum dan hampir selalu diturunkan.
Mutasi pada gen subunit reseptor nikotinik CHRNA4, CHRNB2, CHRNA2, dan DEPDC5 telah dikaitkan dengan sindrom ini.
Epilepsi Absen Anak
Kejang absen biasanya dimulai antara usia 2 dan 12 tahun dan seringkali bersifat genetik. Pada sekitar 2 dari 3 anak, kejang berhenti pada masa remaja. Beberapa terus mengembangkan jenis kejang lainnya.
Gen yang terkait dengan epilepsi absen masa kanak-kanak termasuk GABRG2 dan CACNA1A.
Epilepsi Absen Remaja
Sindrom ini dimulai di kemudian hari dan kejang cenderung berlangsung lebih lama daripada epilepsi absen masa kanak-kanak. Ini juga biasanya merupakan kondisi seumur hidup, sedangkan anak-anak dengan epilepsi absen masa kanak-kanak cenderung mengatasi kejang mereka.
Kejang absensi biasanya dimulai antara usia 9 dan 13 tahun, meskipun bisa dimulai dari usia 8 hingga 20 tahun. Kejang tonik-klonik, biasanya saat bangun, juga terlihat pada sekitar 80 persen orang dengan sindrom ini.
Penyebabnya seringkali genetik, dan gen yang terkait dengan epilepsi absen remaja adalah GABRG2 dan CACNA1A, serta yang lainnya.
Epilepsi Dengan Kejang Tonik-Klonik Umum Saja
Kejang tonik-klonik dapat dimulai dari usia 5 sampai 40 tahun, meskipun kebanyakan dimulai antara 11 dan 23. Kejang biasanya terjadi dalam waktu dua jam setelah bangun.
Kurang tidur, kelelahan, alkohol, menstruasi, lampu berkedip, dan demam sering menjadi pemicu, dan kebanyakan orang akan membutuhkan pengobatan seumur hidup.
Gen utama yang terkait dengan sindrom ini adalah CLCN2.
Epilepsi lobus temporal keluarga
Jika Anda memiliki kejang fokal yang dimulai di lobus temporal dan riwayat keluarga kejang serupa, Anda dianggap memiliki sindrom ini. Kejang cenderung jarang terjadi dan ringan; begitu ringan, sehingga tidak bisa dikenali.
Kejang biasanya dimulai setelah usia 10 tahun dan mudah dikendalikan dengan obat-obatan.
Gen terkait dalam epilepsi herediter ini adalah DEPDC5.
Epilepsi Fokus Keluarga Dengan Fokus Variabel
Epilepsi bawaan ini biasanya terdiri dari satu jenis kejang fokal tertentu. Mereka yang berada dalam keluarga yang menderita epilepsi semuanya memiliki satu jenis kejang fokal, tetapi kejang dapat dimulai di bagian otak yang berbeda.
Kejang biasanya mudah dikendalikan dengan pengobatan dan biasanya jarang terjadi.
Gen DEPDC5 juga terkait dengan sindrom ini.
Sindrom Barat
Kejang infantil dimulai pada tahun pertama kehidupan dan biasanya berhenti antara usia 2 dan 4 tahun.
Kelainan pada gen ARX, CDKL5, SPTAN1, dan STXBP1 telah ditemukan pada sindrom ini, meskipun penyebab lainnya antara lain kelainan struktur otak, kadang sifatnya genetik, dan kelainan kromosom.
Epilepsi Rolandic Jinak
Juga dikenal sebagai epilepsi masa kanak-kanak dengan lonjakan sentrotemporal, sindrom ini memengaruhi sekitar 15 persen anak-anak dengan epilepsi dan lebih sering terjadi pada anak-anak dengan kerabat dekat yang menderita epilepsi. Sebagian besar sembuh pada usia 15 tahun.
Gen yang terkait dengan sindrom ini adalah GRIN2A, meskipun ini adalah kasus lain di mana pola genetiknya sangat kompleks.
Faktor risiko
Faktor risiko epilepsi yang paling umum meliputi:
- Usia: Meskipun dapat dimulai pada usia berapa pun, epilepsi cenderung lebih sering muncul pada anak-anak dan orang dewasa yang lebih tua.
- Sejarah keluarga: Jika ada anggota keluarga Anda yang menderita epilepsi, risiko Anda mengembangkannya mungkin lebih tinggi.
- Sejarah cedera kepala: Kejang dapat terjadi berjam-jam, berhari-hari, berbulan-bulan, atau bahkan bertahun-tahun setelah trauma kepala, dan risikonya mungkin lebih tinggi jika Anda juga memiliki riwayat keluarga epilepsi.
- Kejang di masa kecil: Jika Anda mengalami kejang berkepanjangan atau kondisi neurologis lain di masa kanak-kanak, risiko epilepsi lebih tinggi. Ini tidak termasuk kejang demam, yang terjadi saat Anda mengalami demam tinggi, kecuali jika kejang demam Anda berlangsung lama secara tidak normal.
- Faktor kelahiran: Jika Anda masih kecil saat lahir; Anda kekurangan oksigen pada titik mana pun sebelum, selama, atau setelah kelahiran Anda; Anda mengalami kejang dalam bulan pertama setelah Anda lahir; atau Anda dilahirkan dengan kelainan pada otak Anda, risiko epilepsi Anda lebih tinggi.
Pemicu Kejang
Keadaan atau situasi tertentu dapat meningkatkan kemungkinan Anda mengalami kejang. Ini dikenal sebagai pemicu dan jika Anda dapat mengetahui apa milik Anda, informasi tersebut dapat membantu Anda mengelola dan berpotensi mencegah lebih banyak kejang.
Faktor-faktor yang dapat menyebabkan kejang meliputi:
- Kurang tidur, baik itu terganggu atau terlewat
- Kehilangan atau melewatkan pengobatan Anda
- Sakit, dengan atau tanpa demam
- Merasa stres
- Setiap obat, baik yang dijual bebas, resep, atau suplemen nutrisi, yang dapat mengganggu keefektifan obat kejang Anda
- Tidak mendapatkan cukup vitamin dan mineral
- Gula darah rendah
- Siklus menstruasi dan / atau perubahan hormonal seperti pubertas dan menopause
- Lampu berkedip atau pola visual tertentu, seperti di video game (epilepsi kejang foto)
- Makanan, aktivitas, atau suara tertentu
- Penggunaan alkohol berat atau menarik diri dari alkohol
- Menggunakan narkoba
Sebuah Kata Dari Sangat Baik
Sebagian besar faktor risiko epilepsi berada di luar kendali Anda atau sulit dikendalikan. Jika Anda yakin Anda berisiko tinggi, Anda mungkin ingin membatasi berapa banyak alkohol yang Anda minum dan sangat berhati-hati dalam hal cedera kepala.
Apa pun penyebab epilepsi, Anda memiliki banyak pilihan untuk mengendalikan kejang, yang dapat membantu Anda menjalani hidup yang utuh.
Bagaimana Epilepsi Didiagnosis