
Isi
Untuk mendiagnosis epilepsi, dokter Anda perlu memverifikasi bahwa Anda telah mengalami dua atau lebih kejang yang tidak dipicu dan kemudian mencari tahu jenis kejang itu. Ini dapat melibatkan pemeriksaan neurologis dan berbagai tes, yang paling umum adalah electroencephalogram (EEG). Tes lain mungkin termasuk tes darah, pemindaian tomografi terkomputerisasi (CT), pencitraan resonansi magnetik (MRI), dan tomografi emisi positron (PET). Penting bagi dokter Anda untuk secara akurat mendiagnosis jenis kejang yang Anda alami dan di mana mereka mulai untuk menemukan pengobatan yang paling efektif.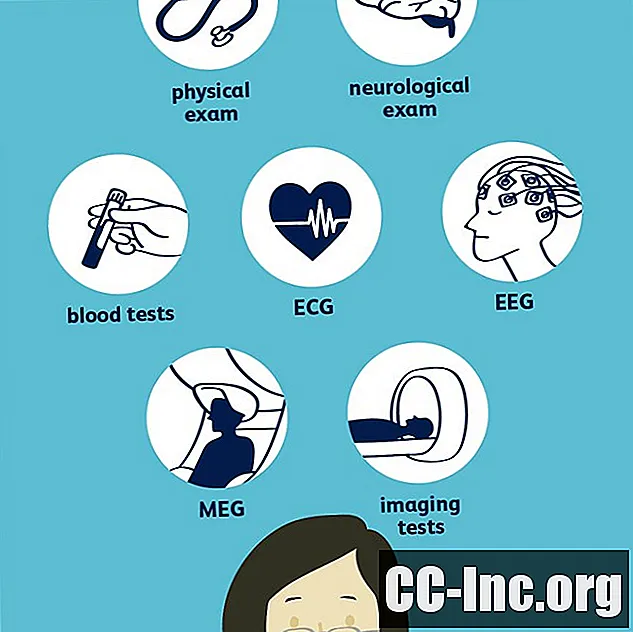
Ujian Fisik / Riwayat Medis
Dokter Anda akan mulai dengan meninjau riwayat medis dan keluarga Anda untuk melihat apakah kejang terjadi dalam keluarga Anda dan menanyakan tentang gejala yang Anda alami.
Mendiagnosis epilepsi bisa jadi rumit karena kemungkinan besar dokter tidak akan menyaksikan Anda mengalami kejang. Ini membantu jika Anda menyimpan riwayat terperinci, termasuk:
- Apa yang Anda lakukan sebelum kejang dimulai
- Bagaimana perasaan Anda sebelum, selama (jika Anda mengingat sesuatu), dan setelah
- Berapa lama kejang berlangsung
- Apa pun yang mungkin memicunya
- Hal spesifik tentang sensasi, perasaan, rasa, suara, atau fenomena visual apa pun
Dapatkan penjelasan rinci dari siapa saja yang menyaksikan kejang Anda. Catatan saksi mata sangat berharga dalam mendiagnosis epilepsi.
Anda mungkin juga akan menjalani pemeriksaan fisik sehingga dokter Anda dapat memeriksa apakah ada kondisi medis yang mendasari yang menyebabkan kejang Anda. Jika Anda sudah memiliki kondisi medis kronis, pastikan untuk memberi tahu dokter Anda tentang hal itu karena mungkin berkontribusi.
Meskipun kondisi yang mendasari Anda bukanlah penyebabnya, hal itu masih dapat mengganggu obat anti-kejang yang diresepkan dokter Anda dengan menyebabkan penyerapan yang buruk atau interaksi negatif.
Anda dapat menggunakan Panduan Diskusi Dokter di bawah ini untuk memulai percakapan dengan dokter Anda tentang gejala Anda dan bagaimana kejang Anda terwujud.
Panduan Diskusi Dokter Epilepsi
Dapatkan panduan cetak kami untuk janji dengan dokter Anda berikutnya untuk membantu Anda mengajukan pertanyaan yang tepat.

Lab dan Tes
Dokter Anda mungkin memesan sejumlah laboratorium dan tes untuk membantu diagnosis.
Tes Neurologis
Untuk menentukan bagaimana kejang dapat memengaruhi Anda, dokter Anda mungkin melakukan beberapa tes neurologis untuk menilai perilaku Anda, serta kemampuan intelektual dan motorik Anda. Ini juga dapat membantu menentukan jenis epilepsi yang Anda alami.
Pemeriksaan neurologis mungkin melibatkan pengujian refleks, keseimbangan, kekuatan otot, koordinasi, dan kemampuan Anda untuk merasakan. Jika Anda didiagnosis menderita epilepsi, dokter kemungkinan akan melakukan pemeriksaan neurologis singkat setiap kali Anda melakukan pemeriksaan untuk melihat bagaimana pengobatan Anda memengaruhi Anda.
Tes darah
Anda mungkin akan menjalani beberapa tes darah, termasuk panel metabolik komprehensif, untuk memastikan bahwa ginjal, tiroid, dan organ lain berfungsi dengan baik dan bukan itu penyebab kejang Anda.
Anda mungkin juga menjalani hitung darah lengkap (CBC) untuk memeriksa infeksi. Tes darah juga dapat melihat DNA Anda untuk mengetahui kondisi genetik yang mungkin menjelaskan kejang Anda.
Elektrokardiogram (EKG)
Karena mungkin saja salah didiagnosis dengan epilepsi padahal sebenarnya Anda memiliki kondisi yang dikenal sebagai sinkop (lihat "Diagnosis Banding" di bawah), dokter Anda mungkin ingin melakukan elektrokardiogram (EKG) untuk memeriksa jantung Anda. EKG dapat menyingkirkan aritmia jantung (detak jantung abnormal) yang mungkin menyebabkan sinkop.
EKG adalah tes cepat dan tanpa rasa sakit yang mengukur dan mencatat aktivitas listrik di jantung Anda selama beberapa menit menggunakan elektroda yang dipasang di dada Anda. Dokter Anda kemudian dapat mengetahui apakah jantung Anda berdetak secara teratur dan apakah itu bekerja terlalu keras atau tidak.
Elektroensefalogram (EEG)
Elektroensefalogram (EEG) adalah alat diagnosis paling umum yang digunakan dokter untuk epilepsi karena mendeteksi gelombang otak yang abnormal. Artinya, EEG abnormal hanya mendukung diagnosis kejang; itu tidak dapat mengesampingkan mereka karena beberapa orang memiliki gelombang otak normal di antara kejang.
Orang lain memiliki aktivitas otak yang tidak normal bahkan saat mereka tidak mengalami kejang. Gelombang otak yang tidak normal juga dapat terlihat saat Anda mengalami stroke, trauma kepala, atau saat Anda menderita tumor.
Akan sangat membantu untuk memiliki EEG dalam waktu 24 jam setelah kejang pertama Anda, jika memungkinkan.
Dokter Anda mungkin meminta Anda datang untuk EEG Anda di pagi hari saat Anda masih mengantuk atau Anda begadang di malam sebelumnya untuk meningkatkan kemungkinan merekam aktivitas kejang.
Untuk prosedur ini, elektroda dipasang ke kulit kepala Anda menggunakan lem yang bisa dicuci. Elektroda memiliki kabel yang menghubungkannya ke mesin EEG, yang merekam aktivitas listrik otak Anda, biasanya saat Anda bangun. Elektroda hanya untuk deteksi dan tidak menghantarkan listrik apa pun, jadi ini prosedur yang sama sekali tidak menyakitkan. EEG dapat berlangsung dari 20 menit hingga dua jam, tergantung pada perintah dokter Anda.
Gelombang otak dicatat sebagai garis berlekuk-lekuk yang disebut jejak, dan setiap jejak mewakili area berbeda di otak Anda. Ahli saraf Anda sedang mencari pola, yang disebut epileptiform, yang menunjukkan kecenderungan epilepsi.Ini dapat bermanifestasi sebagai paku, gelombang tajam, atau pelepasan gelombang dan lonjakan.
Jika aktivitas abnormal muncul di EEG Anda, jejak dapat menunjukkan di bagian otak mana kejang itu berasal. Misalnya, jika Anda mengalami kejang umum, yang berarti kejang melibatkan kedua sisi otak Anda, kemungkinan akan ada pelepasan gelombang dan gelombang yang menyebar ke seluruh otak Anda. Jika Anda mengalami kejang fokal, yang berarti hanya melibatkan satu area otak Anda, akan ada lonjakan atau gelombang tajam di lokasi tertentu.
Dokter Anda mungkin ingin Anda memiliki EEG densitas tinggi daripada EEG klasik. Ini hanya berarti bahwa elektroda ditempatkan lebih dekat, yang dapat membantu menunjukkan dengan lebih akurat di bagian mana di otak Anda kejang dimulai.
Magnetoencephalography (MEG)
Neuron di otak Anda menciptakan arus listrik yang, pada gilirannya, menciptakan medan magnet kecil yang dapat diukur dengan magnetoencephalography (MEG). MEG sering dilakukan bersamaan dengan EEG atau digunakan dengan magnetic resonance imaging (MRI) dan dapat sangat membantu dalam menentukan area otak Anda yang berasal dari kejang.
Mirip dengan EEG, MEG bersifat non-invasif dan tidak menimbulkan rasa sakit, menggunakan kumparan logam dan sensor untuk mengukur fungsi otak Anda. Ini mungkin lebih akurat daripada EEG dalam mendeteksi lokasi kejang Anda karena tengkorak Anda dan jaringan di sekitar otak Anda tidak mengganggu pembacaan, sedangkan mereka memengaruhi pembacaan EEG. Namun, kedua tes tersebut saling melengkapi karena masing-masing dapat mendeteksi kelainan yang lain tidak.
Pencitraan
Dokter Anda mungkin ingin melakukan satu atau lebih tes pencitraan otak Anda untuk memeriksa adanya kelainan dan untuk menentukan di mana di otak Anda kejang itu berasal.
Pencitraan Resonansi Magnetik (MRI)
Magnetic Resonance Imaging (MRI) menggunakan medan magnet dan gelombang radio untuk memberikan gambaran rinci tentang otak Anda dan dianggap sebagai metode pencitraan terbaik untuk epilepsi karena sangat sensitif untuk mendeteksi berbagai penyebab kejang. Ini dapat mengesampingkan kelainan dan lesi struktural otak yang mungkin menyebabkan kejang Anda, serta area yang telah berkembang secara tidak normal dan perubahan materi putih otak Anda.
Pemindaian Tomografi Terkomputerisasi (CT)
Pemindaian tomografi terkomputerisasi (CT) menggunakan sinar-X dan dapat digunakan untuk menemukan masalah yang jelas di otak Anda, seperti perdarahan, kista, tumor besar, atau kelainan struktural yang jelas. CT scan dapat digunakan di ruang gawat darurat untuk menyingkirkan semua kondisi yang memerlukan perawatan segera, tetapi MRI dianggap lebih sensitif dan biasanya digunakan dalam situasi non-darurat.
Positron Emission Tomography (PET)
Saat Anda memiliki PET scan, bahan radioaktif dosis rendah disuntikkan ke pembuluh darah Anda untuk merekam bagaimana otak Anda menggunakan gula. Pemindaian ini biasanya dilakukan di sela-sela kejang untuk mengidentifikasi area mana pun di otak Anda yang tidak memetabolisme gula dengan baik, yang merupakan indikator asal kejang. Tes ini sangat membantu saat Anda mengalami kejang fokal.
Tomografi Terkomputerisasi Emisi Foton Tunggal (SPECT)
Tes computerized tomography (SPECT) emisi foton tunggal adalah tes khusus yang biasanya hanya digunakan jika tes lain tidak dapat menemukan di mana kejang Anda dimulai. Saat Anda mengalami kejang, lebih banyak darah mengalir ke area Anda. otak tempat asalnya.
Tes SPECT sama dengan CT scan, kecuali seperti PET scan, Anda disuntik dengan bahan radioaktif dosis rendah tepat sebelum pemindaian itu sendiri selesai. Bahan radioaktif menunjukkan aktivitas aliran darah di otak Anda, membantu menentukan asal kejang Anda.
Diagnosis Banding
Beberapa kondisi lain dapat terlihat seperti gangguan kejang, dan dokter Anda mungkin perlu mengesampingkannya sebelum mendiagnosis Anda dengan epilepsi.
Syncope
Sinkop terjadi saat Anda kehilangan kesadaran karena kurangnya aliran darah ke otak, yang dapat menyebabkan otot tersentak atau kaku, mirip dengan kejang. Tubuh Anda bereaksi berlebihan dan tekanan darah serta detak jantung Anda menurun drastis, menyebabkan Anda pingsan. Begitu Anda berbaring, gravitasi memungkinkan darah kembali ke jantung Anda dan Anda segera sadar kembali.
Ini dapat salah didiagnosis sebagai epilepsi, terutama jika tidak ada yang menyaksikan peristiwa tersebut.
Penyebab sinkop yang paling umum adalah sinkop vasovagal. Juga disebut pingsan sederhana atau sinkop refleks, kondisi ini terjadi karena refleks neurologis yang sering kali dipicu oleh faktor-faktor seperti rasa sakit, ketakutan, situasi yang mengganggu, stres, atau penglihatan pada darah.
Jika dokter Anda mencurigai bahwa vasovagal syncope adalah penyebab dari apa yang tampak seperti kejang, Anda mungkin harus menjalani tes meja miring untuk membantu mendiagnosisnya. Dalam tes meja miring, Anda berbaring di atas meja yang perlahan-lahan dimiringkan ke atas menjadi posisi berdiri sementara tekanan darah dan detak jantung Anda dipantau untuk melihat bagaimana responsnya terhadap gravitasi. Ini bisa membuat Anda pingsan.
Beberapa orang dengan sinkop vasovagal memiliki tanda peringatan bahwa mereka akan pingsan seperti berkeringat, mual, penglihatan kabur, atau kelemahan, tetapi beberapa orang tidak.
Sindrom QT panjang juga dapat menyebabkan sinkop. Ini adalah kelainan bawaan dari sistem kelistrikan jantung, yang mengontrol detak jantung. Orang yang menderita sindrom long QT dapat mengalami episode takikardia ventrikel yang tiba-tiba dan tak terduga, irama jantung cepat yang berpotensi berbahaya, yang biasanya menyebabkan sinkop mendadak dan bahkan dapat menyebabkan serangan jantung mendadak. Sindrom QT panjang, setelah didiagnosis, dapat diobati secara efektif.
Ada kalanya pemicu sinkop tidak diketahui, tetapi episodenya biasanya terjadi saat Anda berdiri.
Satu perbedaan antara kejang dan sinkop adalah ketika Anda bangun setelah sinkop, Anda langsung waspada. Dengan kejang, Anda sering mengantuk dan kehilangan arah selama beberapa menit atau lebih. Sangat jarang mengalami sinkop dan kejang pada saat yang bersamaan.
Serangan Iskemik Transien
Serangan iskemik transien (TIA) sering disebut sebagai stroke ringan dan jauh lebih mungkin terjadi pada orang dewasa yang lebih tua. Selama TIA, aliran darah ke otak Anda tersumbat untuk sementara dan gejala Anda mungkin mirip dengan gejala stroke. Namun, tidak seperti stroke, biasanya sembuh dalam beberapa menit tanpa kerusakan permanen. TIA mungkin merupakan tanda peringatan bahwa Anda akan mengalami stroke di masa mendatang dan selalu membutuhkan perhatian medis.
TIA bisa disalahartikan sebagai kejang. Kadang-kadang, orang memiliki anggota tubuh yang gemetar selama TIA, meskipun hal ini tidak umum. Baik TIA dan jenis kejang yang dikenal sebagai kejang afasia dapat menyebabkan afasia (tidak dapat berbicara atau memahami orang lain). Satu perbedaan adalah dengan TIA, ini terjadi secara tiba-tiba dan tidak bertambah buruk, sedangkan pada kejang afasik, biasanya berlanjut.
Baik TIA dan kejang juga dapat menyebabkan Anda tiba-tiba jatuh ke tanah, yang disebut serangan jatuh. Jika Anda adalah orang dewasa yang lebih tua dan Anda belum pernah mengalami kejang sebelumnya, dokter Anda kemungkinan akan menguji Anda untuk menyingkirkan atau memastikan TIA.
Migrain
Baik migrain dan epilepsi melibatkan episode disfungsi otak dan berbagi beberapa gejala, termasuk sakit kepala, mual, muntah, aura visual, kesemutan, dan mati rasa. Memiliki riwayat migrain pribadi atau keluarga dapat menjadi petunjuk besar yang membantu dokter Anda membedakan kedua masalah tersebut.
Meskipun sakit kepala adalah gejala khas migrain, 45 persen penderita epilepsi juga mengalaminya setelah kejang, dan rasa sakitnya mungkin terasa mirip dengan migrain. Selain itu, hingga sepertiga penderita migrain tidak merasakannya. sakit kepala dengan setidaknya beberapa migrain mereka.
Banyak penderita migrain memiliki aura visual yang membuat mereka tahu bahwa migrain akan datang. Aura visual dapat terjadi dengan epilepsi yang berasal dari lobus oksipital otak juga. Aura visual epilepsi cenderung hanya bertahan beberapa menit sedangkan aura visual migrain dapat bertahan hingga satu jam.
Gejala somatosensori seperti mati rasa, kesemutan, nyeri, dan perasaan seperti satu atau lebih anggota tubuh Anda "tertidur" juga dapat terjadi pada epilepsi dan migrain. Seperti aura visual, mereka menyebar perlahan dan dapat bertahan hingga satu jam pada migrain, sedangkan mereka muncul dengan cepat dan hanya berlangsung beberapa menit dengan epilepsi.
Kehilangan kesadaran dan aktivitas motorik seperti otot kaku atau sentakan sangat jarang terjadi pada migrain, jadi gejala ini jauh lebih mungkin menjadi epilepsi. Kebingungan atau kantuk yang berlangsung selama beberapa waktu setelah episode lebih sering terjadi pada epilepsi, tetapi bisa juga terjadi pada jenis migrain tertentu.
Serangan Panik
Jika Anda rentan terhadap serangan panik, kemungkinan besar Anda memiliki gangguan kecemasan yang mendasarinya. Gejala serangan panik adalah berkeringat, detak jantung meningkat, rasa malapetaka yang akan datang, nyeri dada, pusing, dan sesak napas. Serangan panik juga dapat menyebabkan gemetar dan tremor. Jarang, hiperventilasi yang sering menyertai serangan dapat menyebabkan Anda kehilangan kesadaran sebentar. Semua ini bisa disalahartikan sebagai tanda-tanda kejang.
Serangan panik sangat mungkin disalahartikan sebagai kejang saat Anda tidak merasa cemas atau stres sebelum serangan terjadi. Kejang juga bisa disalahartikan sebagai serangan panik karena gangguan kecemasan biasanya terjadi bersamaan dengan epilepsi dan ketakutan dapat terjadi setelah kejang, terutama pada epilepsi lobus temporal.
Salah satu cara untuk membedakan antara serangan panik dan kejang adalah bahwa serangan panik dapat berlangsung dari menit ke jam, sedangkan kejang terjadi secara tiba-tiba dan biasanya berlangsung kurang dari dua menit.
Otomatisme motorik seperti bibir pecah-pecah atau berkedip, tidak responsif, dan kantuk setelah suatu episode juga tidak mungkin terjadi pada serangan panik, tetapi umum terjadi pada kejang.
Kejang Nonepilepsi Psikogenik
Meski kejang psikogenik nonepilepsi (PNES) terlihat seperti kejang biasa, tidak ada aktivitas listrik otak yang abnormal yang mengikatnya dengan epilepsi. Penyebab kejang ini tampaknya lebih psikologis daripada fisik, dan mereka dikategorikan sebagai subtipe gangguan konversi di bawah gejala somatik dan gangguan terkait dalam Manual Diagnostik dan Statistik Gangguan Mental, edisi ke-5 (DSM-5). Pemantauan Video EEG biasanya digunakan untuk mendiagnosis PNES.
Ada beberapa perbedaan antara serangan epilepsi dan kejang nonepilepsi psikogenik:
Kejang EpilepsiBiasanya berlangsung antara 1 hingga 2 menit
Mata biasanya terbuka
Aktivitas motorik bersifat spesifik
Vokalisasi jarang terjadi
Detak jantung cepat biasa terjadi
Semburat biru pada kulit biasa terjadi
Gejala pasca kejang meliputi kantuk, kebingungan, sakit kepala
Mungkin lebih dari 2 menit
Mata sering tertutup
Aktivitas motorik bervariasi
Vokalisasi adalah hal biasa
Detak jantung cepat jarang terjadi
Semburat biru pada kulit jarang terjadi
Gejala pasca kejang minimal dan cepat mereda
Narkolepsi Dengan Cataplexy
Narkolepsi adalah gangguan tidur yang menyebabkan episode kantuk ekstrem yang membuat Anda tertidur selama beberapa detik hingga beberapa menit sepanjang hari. Ini bisa terjadi kapan saja, termasuk saat Anda berjalan, berbicara, atau mengemudi. Ini jarang terjadi, mempengaruhi sekitar 135.000 hingga 200.000 orang di Amerika Serikat.
Ketika Anda menderita narkolepsi dengan cataplexy, yang disebut narkolepsi tipe 1, Anda juga mengalami kehilangan sebagian atau seluruh tonus otot secara tiba-tiba yang dapat menyebabkan ucapan tidak jelas, lutut tertekuk, dan bahkan jatuh. Ini bisa disalahartikan sebagai kejang atonik, yang juga menyebabkan Anda kehilangan tonus otot.
Salah satu cara untuk membedakan keduanya adalah cataplexy biasanya terjadi setelah Anda mengalami emosi yang kuat, seperti tertawa, takut, terkejut, marah, stres, atau gembira. Dokter Anda dapat melakukan studi tidur dan tes latensi tidur ganda (MSLT) untuk mendiagnosis narkolepsi.
Gangguan Gerakan Paroksismal
Ada beberapa gangguan gerakan paroksismal yang mungkin terlihat seperti epilepsi karena gerakan berkedut, menggeliat, atau berulang yang tidak disengaja yang dapat terjadi pada waktu yang berbeda.
Penyebab gangguan ini tidak dipahami, tetapi bisa terjadi tanpa alasan, terjadi dalam keluarga Anda, atau terjadi saat Anda memiliki kondisi lain seperti multiple sclerosis (MS), stroke, atau cedera otak traumatis. Obat anti-kejang dapat membantu untuk beberapa jenis gangguan ini dan sering didiagnosis berdasarkan riwayat Anda dan mungkin EEG yang dipantau video.
Bagaimana Epilepsi Diobati